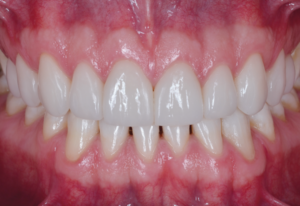
Luis Felipe Schneider e Larissa Assad Cavalcante destacam a importância do conhecimento sobre protocolos de uso do clareamento dental.
Durante muito tempo, a saúde oral e as reabilitações funcionais foram consideradas objetivos primários no tratamento odontológico. Contudo, devido aos desenvolvimentos científicos, tanto no campo da Odontologia como na Ciência dos Materiais, os aspectos estéticos também se tornaram fundamentais para o sucesso do tratamento. A avaliação estética é geralmente estabelecida através de parâmetros clínicos e critérios baseados em observações e leituras dos instrumentos do profissional, e com menos considerações sob o ponto de vista do paciente – o que destoa de um dos principais pilares da Odontologia baseada em evidências.
Atualmente, considera-se que os parâmetros clínicos não são mais suficientes para avaliar o sucesso de um tratamento, e as aferições métricas tradicionalmente aplicadas na pesquisa devem ser complementadas por informações obtidas junto ao paciente1-2. Assim, estudos sugerem que a cor das estruturas dentais é fundamental neste processo porque sua desarmonia é mais rapidamente notada do que outras anomalias estéticas, apesar de ser apenas um dos vários fatores que contribuem para o equilíbrio estético do sorriso3-4.
Diante deste cenário, o clareamento dental surge como um grande aliado na busca pela autovalorização e bem-estar. O desconforto psicológico de um paciente pode ser significativamente reduzido após o clareamento dental, ou seja, depois desse procedimento eles apresentaram menos sentimentos de preocupação e mais autoconsciência em relação a problemas com a aparência oral5. Autores6 aplicaram o questionário Oral Impact on Daily Performance (OIDP) e detectaram um impacto positivo do clareamento dental. Em outro estudo5, pesquisadores usaram o questionário PIDAQ (Psychosocial Impact of Dental Aesthetics Questionnaire) e comprovaram um impacto positivo na confiança dentária e no bem-estar psicossocial do paciente após o tratamento clareador.
Recentemente, um grupo de pesquisadores7 avaliou o efeito do clareamento dental caseiro com peróxido de carbamida 16% (duas horas por dia, durante 14 dias) na autopercepção estética e na qualidade de vida relacionada à saúde bucal de estudantes de Odontologia, concluindo que esse procedimento pode impactar ambas positivamente. Diante destas evidências, é importante que aqueles que estejam envolvidos com tratamentos estéticos tenham o conhecimento básico sobre benefícios, protocolos de uso e limitações das técnicas de clareamento dental.
Referências
1. Bersezio C, Martín J, Herrera A, Loguercio A, Fernández E. The effects of at-home whitening on patients’ oral health, psychology, and aesthetic perception. BMC Oral Health 2018;18(1):208.
2. Kothari S, Jum’ah AA, Gray AR, Lyons KM, Yap M, Brunton PA. A randomized clinical trial investigating three vital tooth bleaching protocols and associated efficacy, effectiveness and participants’ satisfaction. J Dent 2020;95:103322.
3. Soares KD, Nascimento-Júnior EM, Peixoto AC, Faria e Silva AL. Changes in dental esthetic perceptions of patients subjected to in-office tooth bleaching. Braz Dent Sci 2018;21:230-6.
4. Pavicic DK, Kolceg M, Lajnert V, Pavlic A, Brumini M, Spalj S. Changes in quality of life induced by tooth whitening are moderated by perfectionism: a randomized, double-blind, placebo-controlled trial. Int J Prosthodont 2018;31(4):394-6.
5. Fernandez E, Bersezio C, Bottner J, Avalos F, Godoy I, Inda D et al. Longevity, esthetic perception, and psychosocial impact of teeth bleaching by low (6%) hydrogen peroxide concentration for in-office treatment: a randomized clinical trial. Oper Dent 2017;42(1):41-52.
6. Meireles SS, Goettems ML, Dantas RV, Bona AD, Santos IS, Demarco FF. Changes in oral health related quality of life after dental bleaching in a double-blind randomized clinical trial. J Dent 2014;42(2):114-21.
7. Antunes KB, Cardoso M, Tannure PN, Pessoa VAA, Lourenço EJV, Schneider LFJ et al. Impacto do clareamento dental caseiro na auto percepção estética e qualidade de vida. Braz Oral Res 2019;33(suppl.2):364.
Coordenação:

Professor associado – FO/UFF; Professor – Universidade Veiga de Almeida; Doutor em Materiais Dentários – FOP/Unicamp; Doutorado sanduíche – Oregon Health & Science University (EUA); Pós-doutor em Biomateriais – Universidade de Manchester, Inglaterra; Pesquisador – Faperj.
Orcid: 0000-0002-7154-8845.
Autora convidada:

Mestra e doutora em Clínica Odontológica – Unicamp; Pósdoutorado no Biomaterials Research Group – Universidade de Manchester; Professora associada – Universidade Federal Fluminense, Universidade Veiga de Almeida e Universidade Salgado de Oliveira.
Orcid: 0000-0001-8442-3497.