Marcelo Germani mostra que as medidas preventivas para diminuir sua ocorrência são de suma importância na HOF.
Os eventos adversos relacionados aos procedimentos injetáveis aumentam a cada dia. A completa compreensão e o domínio total sobre o manejo de todas as intercorrências, sejam elas simples ou complexas, devem ser imperativos para qualquer injetor, independentemente da classe profissional. O sucesso na resolução das complicações mais graves, que podem provocar sequelas irreversíveis, está altamente relacionado ao tempo e à certeira intervenção do profissional, já que muitas vezes o nível de uma possível sequela é tempodependente.
Além da expertise e rapidez no manejo de uma possível intervenção, as medidas preventivas para diminuir sua ocorrência são de suma importância. Entender o seu nível profissional e não ultrapassar o limite ou quebrar o balanço entre segurança e eficiência já serão providências extremamente valiosas para conter ou diminuir drasticamente os eventos adversos. Lembrando que, em procedimentos estéticos, a segurança sempre está acima da eficiência.
Algumas medidas preventivas são facilmente realizadas, enquanto outras estão relacionadas ao tempo e à experiência do profissional, por isso a curva de aprendizado deve ser respeitada. Altamente dependente da experiência profissional está o conhecimento anatômico e o entendimento total sobre as principais características dos produtos a serem injetados, dessa forma é preciso manter o estudo constante.
A seguir, estão as principais medidas preventivas – baseadas em consensos e guias atuais – que o clínico deve observar para minimizar a ocorrência de possíveis eventos adversos. Vale ressaltar que essas recomendações não requerem um alto nível de experiência em injetáveis:
– Realizar anamnese detalhada e observar fatores locais e sistêmicos relacionados ao paciente;
– Assepsia correta do paciente;
– Expertise cirúrgica e total biossegurança relacionada aos produtos e materiais utilizados nos procedimentos;
– Utilizar pouco produto com tratamentos graduais;
– Sempre aspirar quando houver uso de agulhas;
– Preferência por cânulas;
– Administrar lentamente as injeções.
O conhecimento do histórico do paciente, os possíveis problemas locais ou sistêmicos e a presença ou não de materiais permanentes, como PMMA, devem ser observados na consulta inicial. Atualmente, existe uma unanimidade entre os experts contraindicando a realização de qualquer procedimento em pacientes portadores de PMMA ou qualquer implante com caráter definitivo.
Outro ponto de grande valor relacionado à prevenção é o preparo prévio do paciente (FIGURA 1), com remoção de maquiagem, lavagem total do rosto e assepsia com clorexidina 2% aquosa ou alcoólica, assim como todo o cuidado com os materiais a serem utilizados durante o procedimento, como dispositivos, campos, seringas etc.
Os tratamentos graduais, com menores quantidades de produto, são mais seguros pelo ponto de vista químico e anatômico. Sabemos que os nódulos tardios estão amplamente relacionados à pureza e ao grau de modificação do produto, portanto com o aumento da quantidade é evidente que a chance da ocorrência de um episódio desse tipo também é maior. Quanto aos tecidos, a colocação de quantidades inadequadas pode promover um desequilíbrio anatômico funcional que, muitas vezes, pode ser irreversível – alia-se a isso a questão financeira, pois sabemos o quanto é irreal a venda de grandes quantidades de produto aos nossos pacientes.
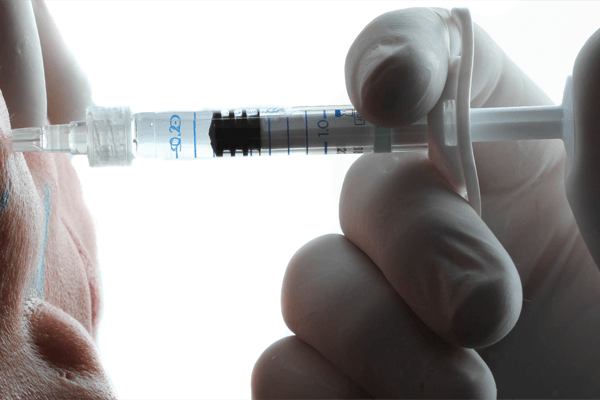
O momento da injeção também deve ser muito bem observado. Quando a agulha for o dispositivo de escolha, a aspiração (FIGURA 2) nunca deve ser deixada de lado, mantendo sempre uma boa empunhadura para estabilizar a seringa, seguido de injeção lenta (FIGURA 3). Quando possível e prioritariamente em áreas de risco, devemos optar pelas microcânulas (FIGURA 4).
Os eventos adversos são o maior medo dos profissionais e, infelizmente, ocorrem com frequência. Podem acontecer com profissionais com qualquer nível de experiência e não existe área ou técnica 100% segura. Porém, é nossa obrigação dominar o manejo e a prevenção desses eventos, antes mesmo de nos tornarmos experts em alguma técnica ou protocolo.
Referências
1. Germani M, Rogerio V, Rabelo VA, Silva AM, Alves LT. Mid-facial restructuring with hyaluronic acid: a case report. J Dent Res 2020;2:1.
2. Germani M, Machado-Filho DA, Alcantara AR, Mendonça A, Kim JH, Cortes ARG. Clinical management of nasal skin necrosis caused by hyaluronic acid fi ller. J Craniofac Surg 2020 (DOI:10.1097/SCS.0000000000006847).
3. Germani M, Rogerio V, Rabelo VA, Pegoraro C. Ausência de aplicação prática da classificação dos géis à base de ácido hialurônico em monofásico e bifásico. Informativo da Sociedade Brasileira de Toxina Botulínica e Implantes Faciais.
4. King M, Convery C, Davies E. This month’s guideline: the use of hyaluronidase in aesthetic practice (v2.4). J Clin Aesthet Dermatol 2018;11(6):E61-E68.
5. DeLorenzi C. Complications of injectable fillers, part 2: vascular complications. Aesthet Surg J 2014;34(4):584-600.
6. Ferraz RM, Sandkvist U, Lundgren B. Degradation of hylauronic acid fillers using hyaluronidase in an in vivo model. J Drugs Dermatol 2018;17(5):548-53.
7. DeLorenzi C. New high dose pulsed hyaluronidase protocol for hyaluronic acid fi ller vascular adverse events. Aesthet Surg J 2017;37(7):814-25.
8. Thanasarnaksorn W, Cotofana S, Rudolph C, Kraisak P, Chanasumon N, Suwanchinda A. Severe vision loss caused by cosmetic filler augmentation: case series with review of cause and therapy. J Cosmet Dermatol 2018;17(5):712-8.
9. Rao V, Chi S, Woodward J. Reversing facial fillers: interactions between hyaluronidase and commercially available hyaluronic-acid based fillers. J Drugs Dermatol 2014;13(9):1053-6.
10. Jones DH, Fitzgerald R, Cox SE, Butterwick K, Murad MH, Humphrey S et al. Preventing and treating adverse events of injectable fillers: evidence-based recommendations from the American Society for Dermatologic Surgery Multidisciplinary Task Force. Dermatol Surg 2021;47(2):214-26.
11. de Melo Carpaneda E, Carpaneda CA. Adverse results with PMMA fillers. Aesthetic Plast Surg 2012;36(4):955-63.

Mestrando em Odontologia – Unib; Especialista em Implantodontia – Hospital Geral do Exército; Especialista em Periodontia – APCD Araçatuba; Especialista em Radiologia – São Leopoldo Mandic.
Orcid: 0000-0003-2976-9633.